Link: https://onlinelibrary.wiley.com/doi/epdf/10.1111/ajt.15948
L’impatto dell’epidemia da Coronavirus sui programmi di Trapianto di fegato in Nord Italia
Nel Gennaio 2020 la Malattia 2019 del Nuovo Coronavirus (COVID-19) diede luogo ad una pandemia globale, creando incertezza sulla gestione dei programmi di Trapianto di Fegato. La Lombardia in Italia fu la regione maggiormente colpita; al 10 Aprile 2020 il tasso di mortalità corrente per pazienti affetti da COVID-19 era del 18,3% (10.022 decessi) e gli ospedali in Lombardia furono costretti ad espandere la loro capacità di ricoveri in Rianimazione da 724 a 1381 letti per far fronte all’epidemia.
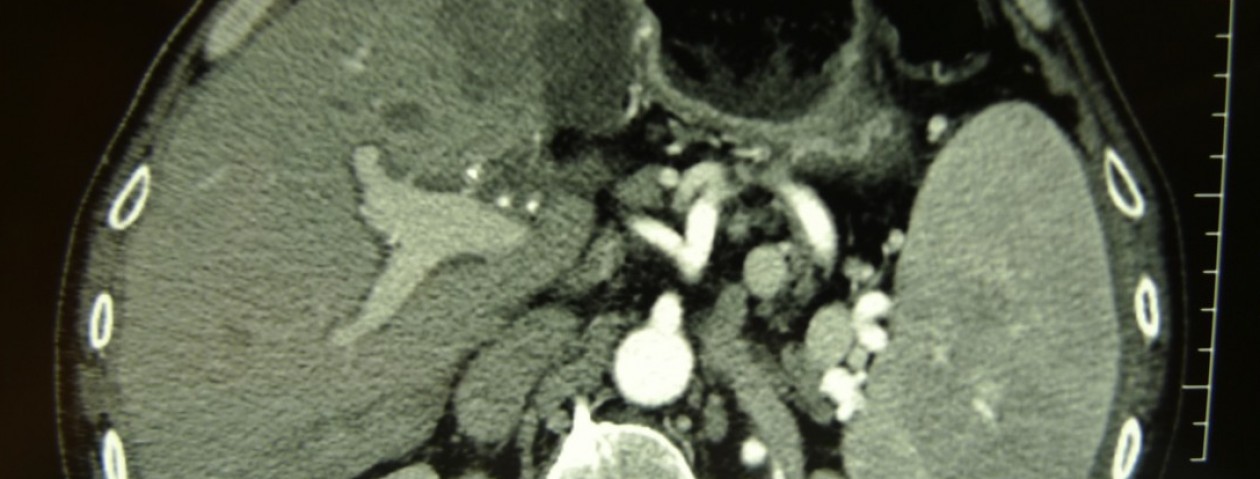
C’è stato un drastico calo nei donatori di fegato.
Dal 23 febbraio al 10 Aprile 2020, in Lombardia vennero effettuati 17 trapianti di fegato. L’età media dei donatori era di 49 anni (18-74) mentre quella dei riceventi di 55 (13-69). Il punteggio MELD medio è stato di 12 (6-24). Tutti i donatori erano stati sottoposti a “screening” per il SARS CoV-2 prima della donazione. Due riceventi, dopo il trapianto, risultarono positivi per COVID-19 ed uno di essi decedette in 30° giornata postoperatoria. Sedici pazienti sono vivi (10 aprile 2020) dopo una media di 30 giorni dal trapianto (range 3-46). 10 pazienti sono stati dimessi
Questo studio non ha trovato motivi particolari per mettere in dubbio la sicurezza dei riceventi tali da arrestare l’operatività dei trapianti di fegato. Nell’articolo vengono riportati diversi suggerimenti chiave da considerare in circostanze simili. Comunque, considerando la complessità degli avvenimenti in corso di una pandemia virale, la cessazione o la riduzione della attività di trapianto di fegato può essere una necessità pragmatica.
Link: https://onlinelibrary.wiley.com/doi/epdf/10.1111/ajt.15948